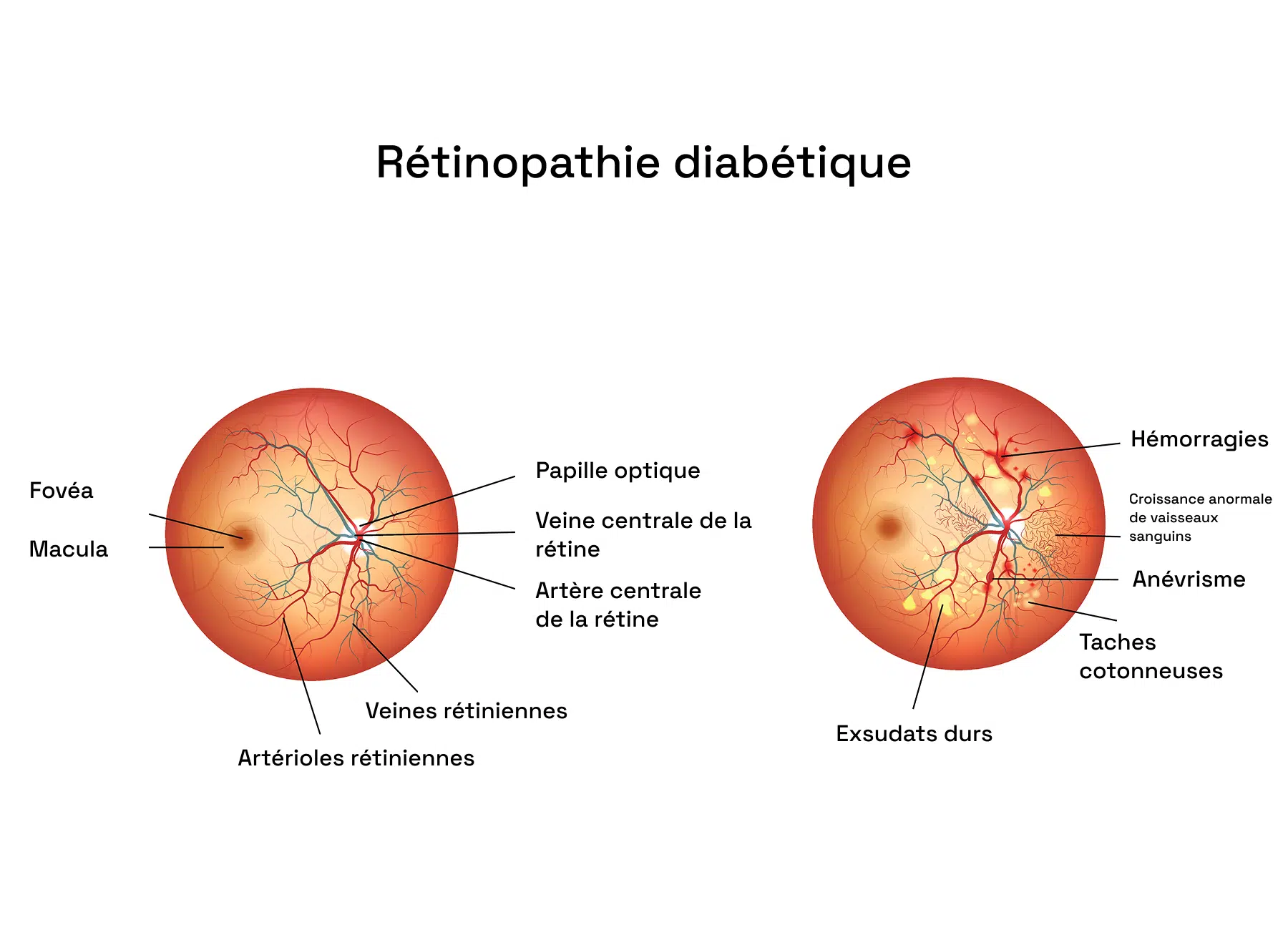
Certaines complications du diabète restent longtemps invisibles avant d’affecter la vue. Parmi elles, la rétinopathie diabétique se traduit par des altérations progressives des vaisseaux de la rétine, pouvant provoquer des hémorragies et des zones d’ischémie. Si la maladie évolue, des vaisseaux anormaux apparaissent, augmentant le risque de saignements et de perte visuelle.
La maculopathie diabétique, quant à elle, cible la macula, indispensable à la vision fine et détaillée. Elle se manifeste par un œdème maculaire, causé par une fuite de liquide, ou une ischémie maculaire, résultant d’un déficit en oxygène. Sans prise en charge adaptée, ces atteintes peuvent avoir des conséquences irréversibles sur la vision.