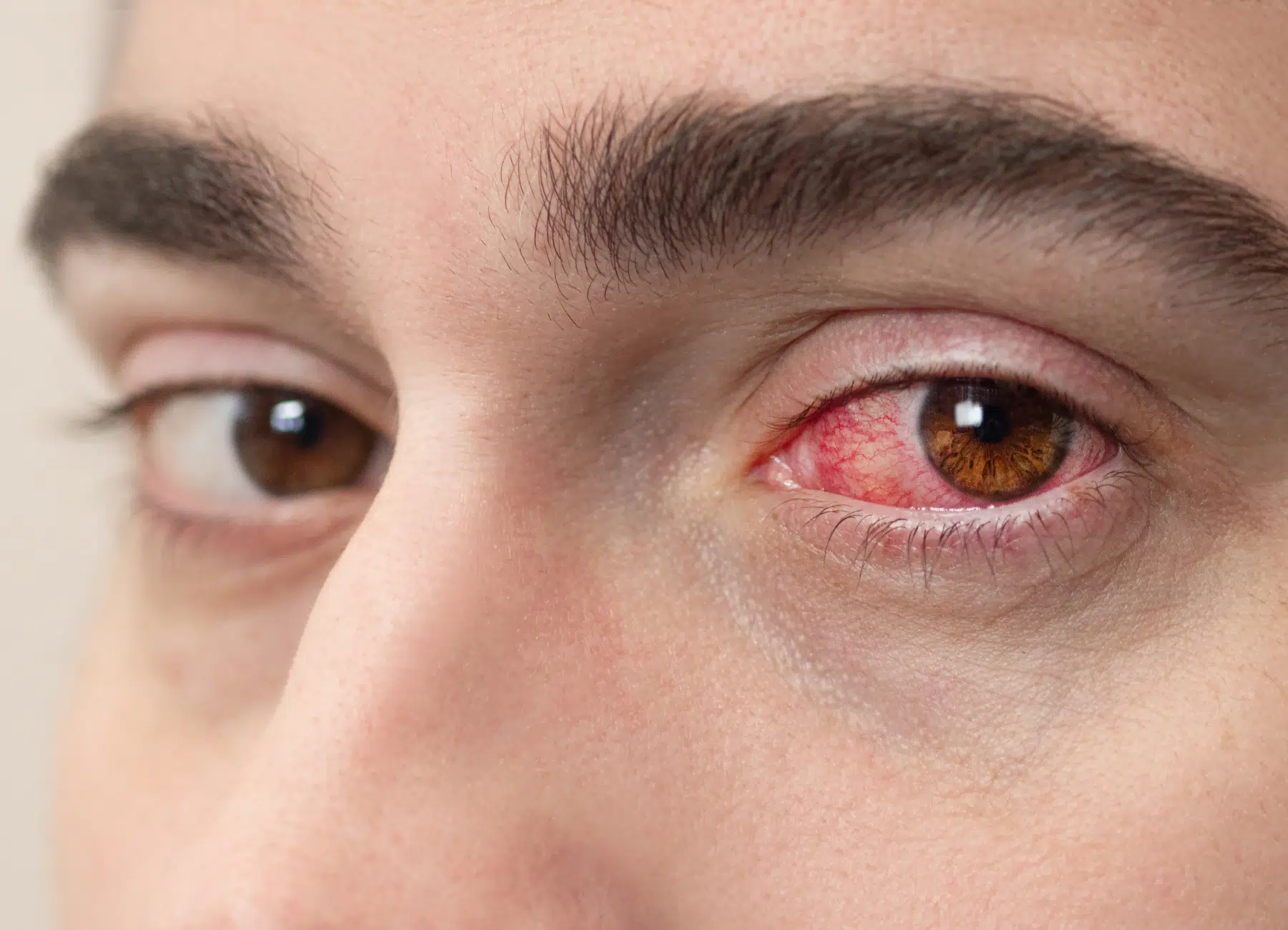
La kératite peut être provoquée par plusieurs facteurs. Les causes sont classées en infectieuses et non infectieuses, chacune nécessitant une approche spécifique.
Les causes infectieuses
Certaines kératites résultent d’une infection due à un virus, une bactérie, un champignon ou un parasite. Les virus de l’herpès simplex et du zona sont connus pour affecter la cornée et provoquent des lésions douloureuses. Parmi les bactéries, Pseudomonas Aeruginosa et les staphylocoques peuvent causer des infections graves nécessitant une prise en charge rapide pour éviter les ulcères cornéens. Moins courantes, les kératites fongiques (Aspergillus) et parasitaires (Acanthamoeba) sont le plus souvent rencontrées chez les porteurs de lentilles de contact.
Les causes non infectieuses
Toutes les kératites ne sont pas d’origine infectieuse. Un corps étranger ou une abrasion cornéenne peuvent provoquer une irritation et déclencher une inflammation. L’exposition prolongée aux UV est une autre cause connue. Enfin, le syndrome de l’œil sec, qui réduit la production de larmes, favorise la survenue de la kératite en raison d’une insuffisance de protection de la cornée.