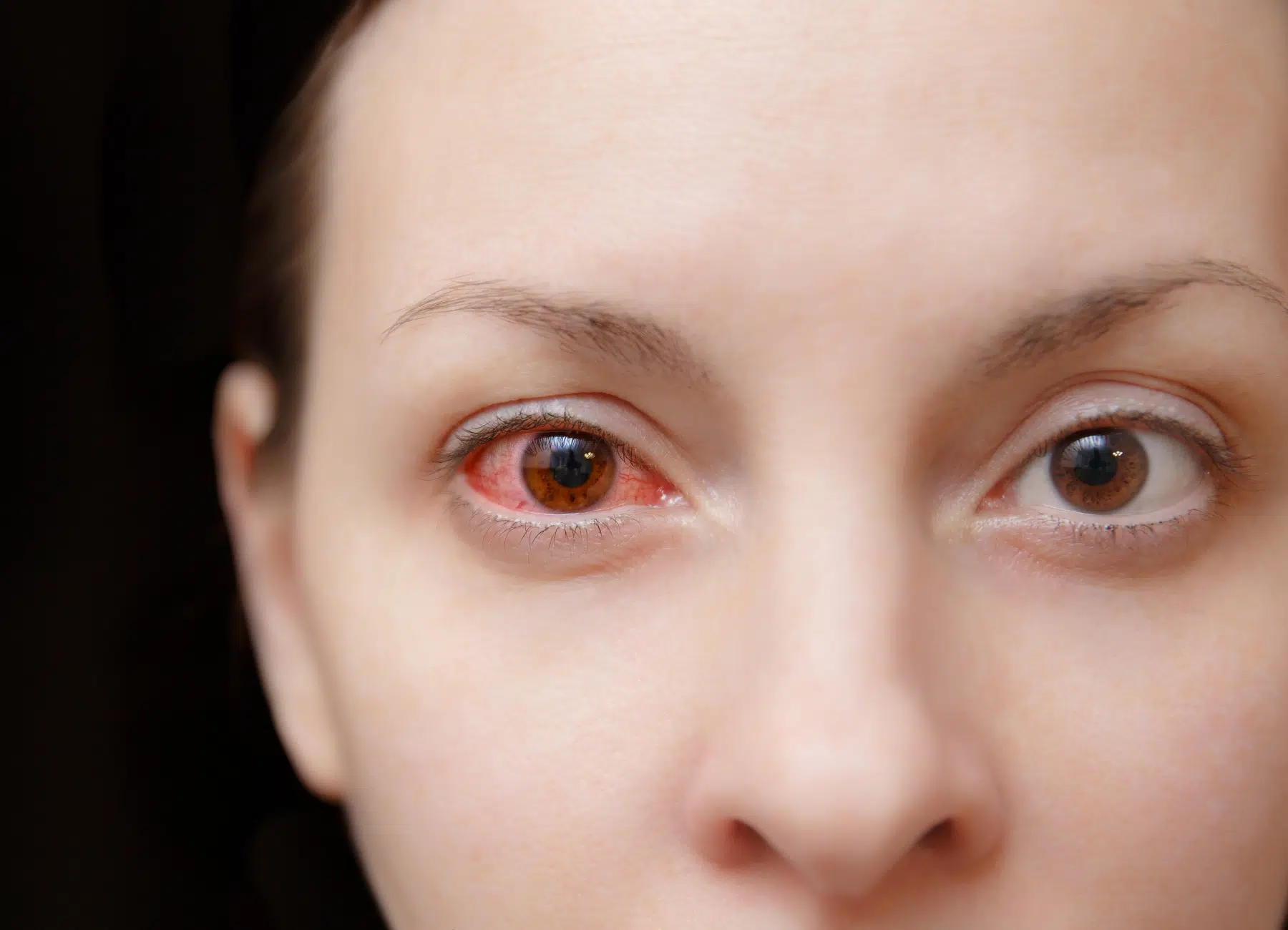
Différentes structures de l’œil, comme la sclère, l’iris ou la rétine, peuvent être affectées par une inflammation. Celle-ci est souvent déclenchée par une infection, un traumatisme ou une maladie auto-immune. Elle entraîne divers symptômes comme une rougeur persistante, une douleur oculaire, une photophobie et parfois une baisse de la vision. L’intensité des manifestations dépend de la zone touchée et de la cause sous-jacente. Dans la majorité des cas, un traitement ciblé permet de réduire l’inflammation et de prévenir les complications.
Inflammations de l’œil
Différentes pathologies peuvent provoquer une inflammation oculaire et affecter la vision. Selon la structure touchée (paupières, conjonctive ou cornée), les symptômes et la gravité varient. Si une simple irritation peut disparaître d’elle-même, certaines inflammations non traitées risquent d’entraîner des complications. Une prise en charge adaptée est donc essentielle.
Comprendre l’inflammation oculaire
Quelles sont les inflammations oculaires les plus fréquentes ?
Les inflammations de l’œil peuvent être bénignes et disparaitre rapidement. Dans certains cas, elles nécessitent une prise en charge médicale pour éviter les complications. Parmi les pathologies les plus courantes, on trouve la sclérite, l’épisclérite et l’uvéite, chacune affectant une zone spécifique de l’œil.
La sclérite, une atteinte inflammatoire profonde
La sclérite est une inflammation souvent douloureuse qui touche la sclère, la couche externe du globe oculaire. Dans les cas les plus sévères, elle peut gravement altérer la vision.
L’épisclérite, une forme plus superficielle
Moins grave que la sclérite, l’épisclérite concerne la zone située entre la sclère et la conjonctive. Elle se caractérise par une rougeur localisée, une gêne légère et parfois une sensation d’irritation. Contrairement à la sclérite, elle n’affecte pas la vision.
L’uvéite, une inflammation de l’uvée
L’uvéite désigne une inflammation de l’uvée, qui regroupe l’iris, la choroïde et la rétine. Elle peut se limiter au segment antérieur (iris), toucher la partie postérieure (rétine et choroïde) ou affecter l’ensemble de l’uvée (panuvéite). Si elle n’est pas prise en charge rapidement, elle peut provoquer une diminution importante de la vision.
Pourquoi l’œil peut-il s’enflammer ?
L’inflammation oculaire peut être locale ou résulter d’une maladie systémique.
Les causes locales et ophtalmologiques
Les infections oculaires, qu’elles soient bactériennes, virales (herpès, zona) ou fongiques, comptent parmi les principales causes des inflammations oculaires. Les traumatismes, comme un choc, une blessure ou l’intrusion d’un corps étranger, peuvent également provoquer une réaction inflammatoire locale.
L’influence des maladies générales sur l’inflammation oculaire
Certaines maladies systémiques ont des répercussions directes sur la santé oculaire. Des infections persistantes, comme la tuberculose ou le VIH, ainsi que les maladies auto-immunes telles que le lupus et la polyarthrite rhumatoïde, peuvent favoriser des inflammations oculaires récurrentes. Dans ces situations, le traitement de la maladie sous-jacente est indispensable pour contrôler l’inflammation et prévenir des atteintes plus graves.
Manifestations des inflammations oculaires
Une inflammation de l’œil peut entraîner divers symptômes, dont l’intensité varie en fonction de la zone affectée.
La rougeur oculaire est souvent le premier signe visible. Elle s’accompagne le plus souvent de douleurs, dont l’intensité va du simple inconfort à une gêne plus marquée. Une sensibilité accrue à la lumière (photophobie) est également fréquente.
Dans certains cas, une baisse de la vision peut survenir de façon temporaire ou persistante. D’autres symptômes, comme un larmoiement excessif ou une sensation de corps étranger, peuvent accentuer la gêne ressentie.
L’évolution des signes dépend de la cause de l’inflammation, et un suivi médical est fréquemment nécessaire en cas d’aggravation.
Examens pour identifier une inflammation de l’œil
Le diagnostic des inflammations oculaires repose sur plusieurs étapes visant à identifier la cause et l’étendue de l’atteinte.
- Analyse des antécédents et des symptômes :
- Interrogatoire du patient la recherche de douleurs, de rougeurs, de photophobie ou d’autres signes.
- Vérification des antécédents médicaux, notamment les maladies systémiques.
- Observation clinique approfondie :
- Réalisation d’une biomicroscopie pour examiner en détail la structure oculaire.
- Utilisation d’un test à la fluorescéine pour mettre en évidence d’éventuelles lésions cornéennes.
- Examens d’imagerie complémentaires :
- L’OCT (tomographie en cohérence optique) pour explorer les couches de la rétine et le nerf optique.
- Une échographie oculaire pour visualiser les structures internes de l’œil.
- Analyses biologiques, si nécessaire :
- Recherche d’une infection ou d’une maladie inflammatoire sous-jacente par bilan biologique.
Grâce à ces différentes investigations, l’ophtalmologue pose un diagnostic précis et propose un traitement ciblé pour contrôler l’inflammation.
Approches thérapeutiques des inflammations oculaires
Les experts du Pôle Ophtalmologique Massy Verrières ajustent chaque traitement en fonction du type et de la sévérité de l’inflammation oculaire. Cette approche permet une prise en charge optimale et personnalisée. Il existe différentes solutions pour réduire l’inflammation et éviter les complications.
- Prise en charge des uvéites :
- L’administration de corticoïdes, sous forme de collyres ou de comprimés, aide à contrôler l’inflammation.
- En présence d’une cause auto-immune, les immunosuppresseurs permettent d’atténuer la réaction inflammatoire.
- Lorsqu’une infection est responsable de l’uvéite, un traitement spécifique à base d’antiviraux ou d’antifongiques est prescrit pour éliminer l’agent pathogène.
- Traitements pour les sclérites :
- Pour soulager la douleur et réduire l’inflammation, les AINS sont souvent prescrits en première intention.
- Si la sclérite progresse, les corticoïdes systémiques deviennent nécessaires afin de contrôler l’évolution de l’atteinte.
- Lorsque l’inflammation est associée à une pathologie systémique, des immunosuppresseurs ou des antibiotiques peuvent être intégrés au protocole de soin.
- Solutions contre les épisclérites :
- Dans les formes les plus légères, des larmes artificielles suffisent à apaiser la gêne et à améliorer le confort oculaire.
- Si l’inflammation persiste, des AINS ou des corticoïdes locaux permettent de limiter les symptômes et d’accélérer la guérison.
Grâce à ces différentes stratégies thérapeutiques, il est possible de contrôler efficacement l’inflammation, tout en minimisant les risques de complications.